El envejecimiento saludable no consiste en “parecer joven”, sino en mantener una función metabólica, hormonal y cardiovascular adecuada, además de tener una composición corporal equilibrada.
Dos personas con la misma edad cronológica pueden tener riesgos de enfermedad muy distintos. La diferencia está en su edad biológica o metabólica, y esta puede evaluarse mediante biomarcadores objetivos.
En la Medicina 3.0 los biomarcadores permiten anticiparse a la enfermedad, personalizar intervenciones y monitorizar resultados reales.
A continuación revisamos los 10 biomarcadores clave para lograr un envejecimiento saludable desde un enfoque de Medicina 3.0 (preventivo, personalizado, participativo y predictivo).
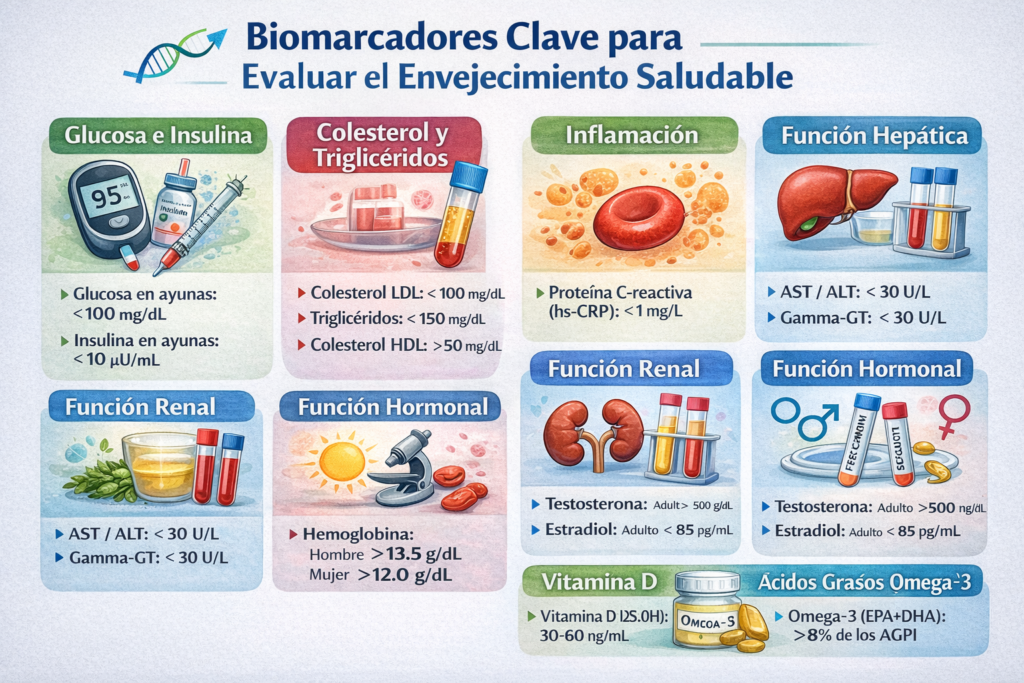
1. Biomarcadores de metabolismo de la glucosa.
Resistencia a la insulina.
La resistencia a la insulina es uno de los principales aceleradores del envejecimiento biológico.
Marcadores relevantes:
- Glucosa basal.
- Insulina basal.
- Índice HOMA-IR.
- HbA1c (interpretada en contexto).
Una glucosa “normal” no excluye disfunción metabólica. La hiperinsulinemia mantenida se asocia a inflamación, estrés oxidativo, sarcopenia y mayor riesgo cardiovascular.
👉 Detectan riesgo antes de la diabetes.
2. Perfil lipídico avanzado.
El colesterol total aislado tiene poco valor en envejecimiento saludable. Es más útil evaluar calidad y distribución lipídica.
Marcadores de interés:
- Triglicéridos.
- HDL-colesterol.
- Cociente TG/HDL.
- LDL-colesterol (contextualizado).
Triglicéridos elevados y HDL bajo suelen reflejar resistencia a la insulina y mayor riesgo cardiometabólico, incluso en personas delgadas.
👉 Reflejan riesgo cardiovascular.
3. Inflamación crónica de bajo grado.
El envejecimiento se asocia a un estado inflamatorio persistente o inflammaging, aunque el paciente se sienta bien.
Marcadores más utilizados:
- Proteína C reactiva ultrasensible (PCR-us).
- Ferritina (interpretada con cautela).
- Relación neutrófilos/linfocitos.
Niveles ligeramente elevados, mantenidos en el tiempo, se asocian a mayor riesgo de enfermedad cardiovascular, deterioro cognitivo y fragilidad.
👉 La inflamación silenciosa acelera el envejecimiento funcional.
4. Función hepática y grasa visceral.
El hígado es un órgano central en el envejecimiento metabólico.
Marcadores relevantes:
- ALT y AST.
- GGT.
- Índice TG/HDL (indirecto de hígado graso).
- Ferritina.
- Cálculo índice FIB-4.
La enfermedad hepática metabólica puede estar presente con transaminasas “normales”. La GGT elevada es un marcador infravalorado de estrés oxidativo y riesgo cardiovascular.
👉 Higado graso = envejecimiento metabólico acelerado.
5. Composición corporal y masa muscular.
La pérdida de masa muscular (sarcopenia) es uno de los principales determinantes de fragilidad y dependencia.
Indicadores útiles:
- Índice de masa muscular.
- Albúmina.
- Creatinina (en relación con la masa muscular).
- Fuerza funcional (no analítica, pero clave).
El peso corporal o el IMC no informan sobre calidad corporal. Una persona puede perder peso y empeorar su pronóstico si pierde músculo.
👉 Preservar músculo es más importante que perder peso.
6. Eje hormonal femenino.
En mujeres, los cambios hormonales influyen directamente en metabolismo, hueso, sistema cardiovascular y cognición.
Marcadores habituales:
- Estradiol (según etapa).
- FSH / LH.
- SHBG.
La perimenopausia es una etapa crítica donde comienzan cambios metabólicos relevantes, incluso antes del cese menstrual.
👉 El momento y el contexto importan más que un valor aislado.
7. Eje hormonal masculino.
En hombres, el déficit androgénico puede acelerar pérdida muscular, aumento de grasa visceral y deterioro metabólico.
Marcadores clave:
- Testosterona total.
- Testosterona libre o índice androgénico.
- SHBG.
- LH / FSH (según el caso).
La testosterona debe interpretarse junto a síntomas y contexto clínico. No todo valor bajo requiere tratamiento, pero ignorarlo también tiene consecuencias.
👉 Equilibrio hormonal, no sobretratamiento.
8. Función tiroidea.
La tiroides regula metabolismo basal, energía y función cardiovascular.
Marcadores básicos:
- TSH.
- T4 libre.
- T3 libre (en casos seleccionados).
Alteraciones subclínicas pueden impactar en peso, perfil lipídico y bienestar general, especialmente con la edad.
👉 Pequeños desajustes pueden tener gran impacto funcional.
9. Vitamina D y salud ósea-metabólica.
La vitamina D no es solo un marcador óseo.
Niveles bajos se asocian a:
- Mayor riesgo de caídas.
- Fragilidad.
- Resistencia a la insulina.
- Inflamación.
👉 Optimizar niveles, no sobremedicar.
10. Marcadores de riesgo cardiovascular global.
El envejecimiento saludable implica reducir eventos cardiovasculares, no solo vivir más años.
Evaluación integrada:
- Presión arterial.
- Estilo de vida.
- Tabaquismo.
- Lipoproteína (a).
👉 No existe un marcador único.
Por qué los biomarcadores deben interpretarse de forma personalizada.
Un mismo valor puede tener significados distintos según:
- Edad.
- Sexo.
- Composición corporal.
- Medicación.
- Estilo de vida.
- Objetivo clínico.
La Medicina 3.0 basada en evidencia no busca “valores perfectos”, sino optimizar riesgo y función a largo plazo.
En resumen…
- Un enfoque desde la Medicina 3.0 permite optimizar tu envejecimiento saludable.
- No hay un biomarcador único.
- El valor está en la interpretación conjunta y personalizada.
Para saber más…
- López-Otín C, et al. The Hallmarks of Aging. Cell. 2013;153(6):1194-1217.
- Franceschi C, et al. Inflammaging and anti-inflammaging. Nat Rev Endocrinol. 2018.
- DeFronzo RA, et al. Insulin resistance and aging. Diabetes Care. 2015.
- Petersen MC, Shulman GI. Mechanisms of insulin resistance. Physiol Rev. 2018.
- Grundy SM. Metabolic syndrome update. Circulation. 2016.
- Sattar N, et al. Triglycerides and insulin resistance. Diabetes Care. 2014.
- Eslam M, et al. MAFLD: a consensus-driven definition. Gastroenterology. 2020.
- Kanis JA, et al. Sarcopenia and aging. Osteoporosis Int. 2019.
- Manson JE, et al. Menopausal hormone therapy and health outcomes. NEJM. 2017.
- Corona G, et al. Testosterone and metabolic health. Endocrine Reviews. 2018.
- Biondi B, Cooper DS. Subclinical thyroid disease. Lancet. 2018.
- Holick MF. Vitamin D deficiency. NEJM. 2007.
Dr. Antonio Alfonso García.
- Médico y Farmacéutico.
- MIR de Medicina Interna.
- Graduado en Nutrición Humana y Dietética.
- Graduado en Ciencia y Tecnología de los Alimentos.
¡Sígueme en las redes sociales!.
